Choroba
Haemophilus influenzae (tzw. pałeczka grypy) jest Gram-ujemną bakterią opisaną po raz pierwszy w czasie pandemii grypy w 1892 r. Nazwa ta jest historyczna, bowiem grypę opisano później jako chorobę o etiologii wirusowej. Zakażenia H. influenzae mogą jednak towarzyszyć infekcjom wirusowym. H. influenzae typ b (w skrócie Hib) jest jednym z sześciu serotypów (a, b, c, d, e, f) różniących się budową antygenową otoczki. Hib jest najbardziej zjadliwy, zaś najwyższe ryzyko ciężkiego przebiegu infekcji występuje u najmłodszych – niemowląt oraz dzieci do 5. roku życia (95% wszystkich przypadków). Na świecie w 2000 r. problem inwazyjnych zakażeń Hib dotyczył ponad 8 milionów dzieci, przyczyniając się do ponad 370 tysięcy zgonów, głównie w krajach rozwijających się. Najczęstszym źródłem zakażenia jest bezpośredni kontakt z osobą chorą, po którym bakterie przedostają się ze śluzówki nosa i gardła do krwi. Okres wylęgania się choroby trwa od 2 do 4 dni. U starszych dzieci i dorosłych zakażenie przebiega zazwyczaj bezobjawowo. U najmłodszych, po wystąpieniu niespecyficznych objawów początkowych, choroba może gwałtownie rozwinąć się w zapalenie opon mózgowo-rdzeniowych (50-64% przypadków), zapalenie nagłośni (7-12%), sepsę (6-26%), zapalenie płuc (8-22%) i rzadziej – w zapalenie szpiku kostnego, zapalenie stawów lub ropowicę tkanki podskórnej. Wśród chorych dzieci do 2. roku życia istnieje 20% ryzyko ciężkich powikłań (takich jak uszkodzenie słuchu, upośledzenie rozwoju ruchowego, padaczka, ubytkowe objawy neurologiczne) oraz 5% ryzyko śmierci.
Szczepionki
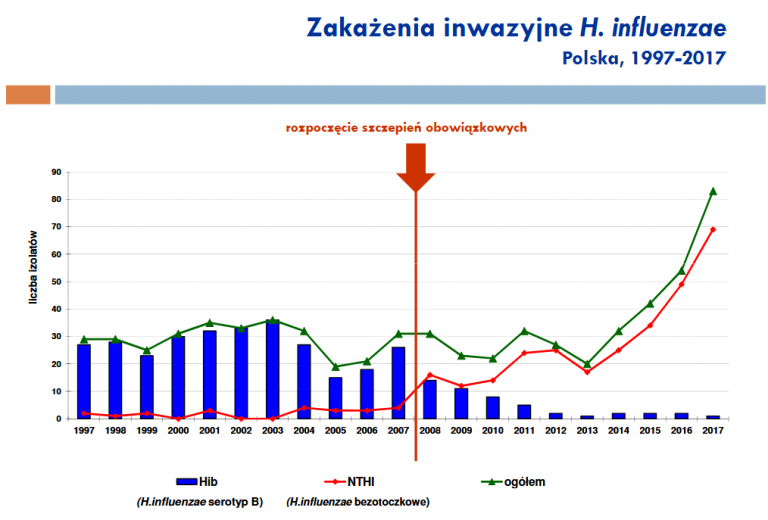
Powszechne programy szczepień przeciw Hib na świecie zaczęto wprowadzać w 1989 r. Przed ogłoszeniem obowiązkowych szczepień w Polsce w 2007 r. zakażenia Hib odpowiadały za 25% wszystkich bakteryjnych przypadków zapalenia opon mózgowo-rdzeniowych. Od tego czasu odnotowano spektakularny spadek liczby inwazyjnych zakażeń Hib, zarówno wśród osób szczepionych, jak i nieszczepionych – szczepienie zapobiega bowiem także kolonizacji (nosicielstwu), czyli rozprzestrzenianiu się bakterii.
Schemat szczepień obowiązkowych wygląda następująco:
- u niemowląt w 2-6. miesiącu życia: 3 dawki szczepienia pierwotnego + dawka uzupełniająca w 16-18. miesiącu życia;
- u niemowląt w 6-12. miesiącu życia (wcześniej nieszczepionych): 2 dawki szczepienia pierwotnego + dawka uzupełniająca w 16-18. miesiącu życia;
- u dzieci w 1-5. roku życia (wcześniej nieszczepionych): 1 dawka szczepionki.
Szczepionki przeciw Hib zawierają oczyszczony polisacharyd otoczkowy w formie fosforanu polirybozylorybitolu (PRP) kowalencyjnie sprzężony z nośnikiem, którym może być toksoid tężcowy (PRP-T) lub białko błonowe meningokoków (PRP-OMPC). Z tego względu szczepionkę określa się jako skoniugowaną, zaś rodzaj nośnika zależy od producenta (w naszym kraju wszystkie obecnie dostępne preparaty zawierają polisacharyd PRP skoniugowany z toksoidem tężcowym). Szczepionkę podaje się domięśniowo, a u osób z małopłytkowością i zaburzeniami krzepnięcia – podskórnie.
W Polsce dostępne są obecnie preparaty monowalentne (refundowane): Act-HiB oraz Hiberix, a także nierefundowane preparaty wieloskładnikowe:
- Infanrix-IPV+Hib oraz PENTAXIM (5w1) zawierające toksoid błoniczy + szczepionkę przeciw H. influenzae typ b + szczepionkę przeciw krztuścowi (bezkomórkową) + szczepionkę przeciw poliomyelitis (inaktywowaną) + toksoid tężcowy;
- Hexacima oraz Inranrix Hexa (6w1) zawierające toksoid błoniczy + szczepionkę przeciw H. influenzae typ b + szczepionkę przeciw WZW B (rekombinowaną) + szczepionkę przeciw krztuścowi (bezkomórkową) + szczepionkę przeciw poliomyelitis (inaktywowaną) + toksoid tężcowy.
Należy zaznaczyć, że szczepionka chroni przed zakażeniem Hib, lecz nie nadaje odporności na inne serotypy oraz bezotoczkowe szczepy H. influenzae. Nie chroni także przed zapaleniem opon mózgowo-rdzeniowych wywołanym przez inne drobnoustroje. Powiązanie z nośnikiem (toksoidem tężcowym) samo w sobie nie zapewnia odporności przeciwko tężcowi.
Program Szczepień Ochronnych na 2020 r.
Od 1 stycznia 2020 r. obowiązuje uaktualniony Program Szczepień Ochronnych (PSO) ogłoszony w komunikacie z dnia 16 października 2019 r. Nowy dokument nie wprowadza istotnych z punktu widzenia praktyki zmian, jednak precyzuje niektóre zapisy względem PSO na 2019 r.
























KOMENTARZE