Choroba
Paciorkowiec Streptococcus pneumoniae, zwany dwoinką zapalenia płuc, najczęściej wywołuje zapalenia górnych dróg oddechowych (m.in. ostre zapalenie ucha środkowego, zapalenie zatok). W niektórych przypadkach bakterie przedostają się do krwi, wywołując ciężkie zakażenia, takie jak zapalenie płuc, stawów, zapalenie opon mózgowo-rdzeniowych oraz sepsę. Najcięższą postacią jest tzw. inwazyjna choroba pneumokokowa (IChP), w której dochodzi do zajęcia narządów wewnętrznych, co często prowadzi do śmierci lub trwałych uszkodzeń. Zakażenia pneumokokowe występują u osób w każdym wieku, jednak największa zapadalność dotyczy skrajnych grup: dzieci poniżej 2. r.ż. i dorosłych powyżej 65. r.ż. Na świecie każdego roku z powodu zakażeń pneumokokowych umiera ponad 1,5 mln osób, z czego ok. 1 mln z powodu zapalenia płuc. Powszechnym zjawiskiem jest bezobjawowe nosicielstwo, czyli kolonizacja nosa i gardła, które dotyczy nawet 60% dzieci uczęszczających do żłobka i przedszkola. Nosicielstwo może być jednak przyczyną zakażenia dla innych osób wrażliwych lub w pewnych sytuacjach może stanowić zagrożenie dla samych nosicieli (pneumokoki to tzw. patogeny oportunistyczne). Za wysoką wirulencję S. pneumoniae odpowiada przede wszystkim otoczka polisacharydowa. Na podstawie różnej budowy wielocukrów scharakteryzowano dotąd ponad 90 różnych typów serologicznych.
Epidemiologia inwazyjnej choroby pneumokokowej
W Europie w 2016 r. potwierdzono niemal 22 tys. przypadków inwazyjnej choroby pneumokokowej. Najczęstszą przyczyną zachorowań były pneumokoki typu 8, 3, 12F, 22F, 19A, 9N, 15A, 10A, 33F i 11A. W Polsce liczba zachorowań na IChP wciąż jest niedoszacowana, co wynika ze zbyt rzadkiego zlecania posiewów krwi i wcześniejszej antybiotykoterapii poprzedzającej diagnozę. Według danych Krajowego Ośrodka Referencyjnego ds. Diagnostyki Bakteryjnych Zakażeń Ośrodkowego Układu Nerwowego (KOROUN) w 2017 r. w grupach wiekowych <2. r.ż. i >65. r.ż. wykrywalność wyniosła odpowiednio 4,69 i 6,55/100 000. Spośród ponad 90 serotypów, jedynie kilkanaście odpowiada za większość zakażeń inwazyjnych na świecie. Najczęściej występujące serotypy mają charakterystyczny rozkład w różnych grupach wiekowych. W 2017 r. za zakażenia inwazyjne u dzieci <2. r.ż. najczęściej odpowiadały serotypy 14, 1, 19A i 22F, zaś u dorosłych serotypy 3, 4, 14, 19A i 22F. Najwięcej zgonów w 2017 r. spowodowały serotypy 3, 19A, 4, 22F i 6B. Pneumokoki odznaczają się rosnącą antybiotykoopornością, szczególnie u najmłodszych dzieci poniżej 5. r.ż. Wielolekooporność w największym stopniu dotyczy serotypów 19A, 19F, 6B i 14.
W Polsce dostępne są dwie szczepionki przeciw pneumokokom: 10-walentna (PCV-10) i 13-walentna (PCV-13). Na podstawie dystrybucji serotypów u chorych na IChP i składu antygenowego szczepionek mówi się o tzw. teoretycznym pokryciu szczepionkowym, które w roku 2017 wyniosło odpowiednio 45,5% i 63,6% u dzieci <2. r.ż., 49,5 i 63,6% u dzieci <5. r..ż oraz 35,7% i 65,8% w całej populacji.
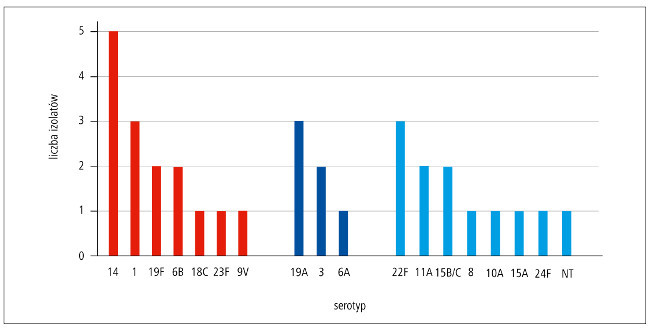
Ryc. Liczba izolatów danego serotypu odpowiedzialnych za inwazyjną chorobę pneumokokową u dzieci <2. r.ż. w 2017 r. (n = 33). Kolorem czerwonym oznaczono typy serologiczne, których antygeny są obecne w szczepionkach PCV-10 i PCV-13, kolorem granatowym obecne tylko w PCV-13, a kolorem niebieskim serotypy nieuwzględnione w szczepionkach (źródło ryciny i opisu: Medycyna Praktyczna).
Szczepionki
Pierwszą szczepionkę przeciw pneumokokom (PCV-7) wprowadzono w roku 2000. Powszechne programy szczepień przyczyniły się do globalnej redukcji ciężkich zakażeń wśród dzieci poniżej 5. r.ż. W Polsce dostępne są obecnie dwie szczepionki przeciw pneumokokom różniące się liczbą antygenów (serotypów) S. pneumoniae. Są to szczepionki zawierające wielocukry otoczkowe skoniugowane z nośnikiem białkowym (tzw. szczepionki skoniugowane, przeznaczone dla dzieci powyżej 6. tygodnia życia):
- PCV-10 (Synflorix) zawierająca antygeny 10 serotypów: 1, 4, 5, 6B, 7F, 9V, 14, 18C, 19F, 23F. W zależności od antygenu, polisacharydy skoniugowane są z białkiem nośnikowym D (pochodzącym z bezotoczkowych szczepów Hemophilus influenzae), z toksoidem tężcowym lub toksoidem błoniczym,
- PCV-13 (Prevenar 13) zawierająca antygeny 13 serotypów: 1, 3, 4, 5, 6A, 6B, 7F, 9V, 14, 18C, 19A, 19F, 23F. Antygeny polisacharydowe skoniugowane są z białkiem nośnikowym CRM197.
Do 2017 r. stosowano także szczepionkę polisacharydową (Pneumo 23) zawierającą 23 oczyszczone polisacharydy otoczkowe (bez dodatku nośnika białkowego) przeznaczoną dla osób powyżej 2. r.ż. Szczepionka ta przestała być wytwarzana i nie jest już dostępna.
Od 2017 r. (tj. dla dzieci urodzonych po 31 grudnia 2016 r.) wprowadzono obowiązkowe, bezpłatne szczepienia przeciw pneumokokom. Obecnie szczepionką finansowaną ze środków Ministra Zdrowia jest PCV-10. PCV-13, jako szczepionka zalecana, jest nierefundowana, z wyjątkiem wcześniaków urodzonych przed 27. tygodniem ciąży.
Aktualny schemat szczepień wygląda następująco:
Szczepionka PCV-10
- niemowlęta w wieku 6 tygodni-6 miesięcy: cykl szczepień 3+1: 3 dawki szczepionki z zachowaniem odstępu co najmniej 1 miesiąca LUB cykl szczepień 2+1: 2 dawki co 2 miesiące oraz dawka przypominająca po co najmniej 6 miesiącach, najlepiej w 12-15 m.ż.,
- niemowlęta w wieku 7-11 miesięcy: 2 dawki szczepionki, z zachowaniem odstępu co najmniej 1 miesiąca oraz dawka przypominająca w 2. r.ż.,
- dzieci w wieku 12 miesięcy-5 lat: 2 dawki, z zachowaniem odstępu co najmniej 2 miesięcy.
Szczepionka PCV-13
- niemowlęta w wieku 6 tygodni-6 miesięcy: cykl szczepień 3+1: 3 dawki szczepionki z zachowaniem odstępu co najmniej 1 miesiąca oraz dawka przypominająca w 11-15 m.ż. LUB cykl szczepień 2+1: 2 dawki szczepionki z zachowaniem odstępu co najmniej 2 miesięcy oraz dawka przypominająca w 11-15 m.ż.,
- dzieci powyżej 7 miesiąca: 2 dawki szczepionki z zachowaniem odstępu co najmniej 1 miesiąca i dawka przypominająca w 2. r.ż.,
- dzieci w wieku 12-23 miesięcy.: 2 dawki z zachowaniem odstępu co najmniej 2 miesięcy,
- dzieci i młodzież w wieku 2-17 lat: 1 dawka szczepionki,
- dorośli: 1 dawka szczepionki.
Program Szczepień Ochronnych na 2020 rok.
Aktualizacja:
W komunikacie z dnia 13 marca 2020 r. w nawiązaniu do dynamicznego wzrostu liczby przypadków zakażeń spowodowanych koronawirusem SARS-CoV-2, powodującym chorobę COVID-19 oraz wprowadzeniem stanu zagrożenia epidemicznego, Polskie Towarzystwo Pediatryczne, Polskie Towarzystwo Medycyny Rodzinnej, konsultant krajowy w dziedzinie pediatrii, konsultant krajowy w dziedzinie medycyny rodzinnej oraz konsultant krajowy w dziedzinie epidemiologii, wydali wspólne stanowisko, w którym zalecają okresowe wstrzymanie realizacji szczepień ochronnych.
Pełna treść komunikatu znajduje się tutaj.
























KOMENTARZE